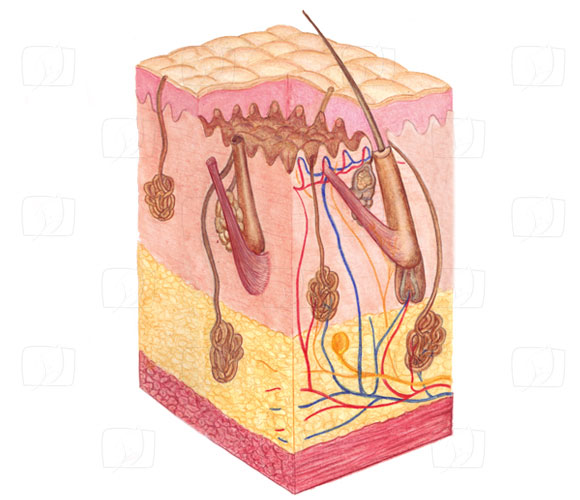
Die Unterhaut besteht aus Bindegewebe mit elastischen Fasen (Kollagen). Ihr folgen nach innen das subkutane (Fett)Gewebe sowie Muskeln und Bänder.
Akne (Akne vulgaris)
Die Vorgänge, die zu der unschönen Pickelbildung führen, sind hinreichend geklärt: Veränderungen im Hormonhaushalt (vermehrte Produktion von Androgen) führen zu einer gesteigerten Bildung von Hautfett (Talg). Eine normale Talgproduktion ist wichtig, um Haut und Haare geschmeidig zu halten, doch dieses jugendliche Zuviel des Guten führt erstens zu schnell fettigem Haar bzw. fettiger Haut und lässt zweitens die Talgdrüsen verstopfen. So bilden sich zunächst die bekannten Mitesser; kommt dann noch eine Infektion durch Bakterien hinzu, entzündet sich der Bereich um die verstopften Talgdrüsen und es entstehen die typischen Aknepickel, die dann auch noch vereitern können (man spricht dann von Papeln und Pusteln). Bei schwerem Verlauf verbinden sich die Eiterpickel zu großen entzündeten Knoten, die schließlich verkrusten und unschöne Narben / Hautvertiefungen zurück lassen können. Ein direkter Zusammenhang zwischen Ernährungsgewohnheiten und ihrem Einfluss auf die Erkrankung ist übrigens bisher nicht wissenschaftlich nachgewiesen worden, daher ist der mahnende elterliche Zeigefinger, wonach die Akne des Nachwuchses nur von deren ausschließlicher Ernährung mit Cola, Chips und Burgern komme, sachlich unrichtig.
Der Facharzt für Hauterkrankungen (Dermatologe) kann eine Akne meist schon aufgrund des typischen Erscheinungsbildes sicher diagnostizieren, gerade bei Jugendlichen. Für die Formen der Akne, die nicht durch die hormonelle Ursache bedingt sind, muss der Mediziner nach Grunderkrankungen des Körpers oder exogenen Ursachen (Medikamente etc, siehe oben) suchen.
Die Behandlung der Pickel richtet sich immer nach der individuellen Ursache und der Ausprägung. Es geht zum einen darum, vorhandene Entzündungen zu bekämpfen, die Haut schonend zu reinigen und zu desinfizieren. Darüber hinaus soll aber auch die übermäßige Talgproduktion vermindert werden, um die Neubildung von Pickeln zu reduzieren. So wird der behandelnde Arzt meist mehrere Präparate, teils Lotions oder fettfreie Cremes zur lokalen Anwendung, teils Tabletten zur Einnahme, verordnen. Antibiotika bekämpfen die infizierenden Bakterienstämme, Kortisonpräparate unterdrücken den Entzündungsprozess. Bei ganz heftigen Fällen kann mit dem Wirkstoff Isotretinoin versucht werden, die Talgproduktion dauerhaft zu reduzieren. Da hier mit heftigen Nebenwirkungen zu rechnen ist, muss der behandelnde Arzt den individuellen Nutzen genau abwägen. Die äußerlich anzuwendenden Präparate enthalten als Wirkstoff beispielsweise Alpha-Hydroxy-Säuren oder Retinoide (wirken gegen Mitesser) sowie Salicylsäure und Benzoylperoxid (wirken antibakteriell und keratolytisch, d.h. sie lösen Hautzellen ab). Auch die gute alte Zinksalbe kann in vielen Fällen helfen.
Die Behandlung sollte nicht nur frühzeitig beginnen, sondern auch konsequent durchgeführt werden, um Komplikationen und Narbenbildung nach Abheilung der Pickel zu verhindern. Selbstbehandlung durch beherztes Ausdrücken von Pickeln und Mitessern verschlimmert die Krankheit zumeist, ebenso zu intensive bzw. mit den falschen Mitteln durchgeführte Hautreinigung. Bleiben nach Abheilung der Akne Narben zurück, kann der entsprechend ausgerüstete Facharzt das Erscheinungsbild mittels Lasertherapie oft deutlich verbessern.
Altersflecken (Lentigo senilis)
Altersflecken sind prinzipiell gutartige Gebilde, die aus medizinischer Sicht nicht zwingend behandelt werden müssen. Aber: Verschiedene Formen des Hautkrebses (Melanome) können den Altersflecken sehr ähnlich sehen, weshalb eine vorbeugende Begutachtung durch den Facharzt für Dermatologie sinnvoll ist. Der Mediziner betrachtet die Flecken mit dem Lichtmikroskop (Dermatoskopie), verdächtige Flecke werden mittels Gewebeprobe im Labor untersucht. Bevor also daran gedacht werden kann, aus optischen Gründen gegen die Altersflecken vorzugehen, muss zweifelsfrei feststehen, dass es sich tatsächlich um solche handelt!
Der behandelnde Arzt wird dann die verschiedenen Verfahren erläutern, die zur Behandlung von Altersflecken zur Verfügung stehen: Neben dem kosmetischen Abdecken mit speziellem Make-Up (Camouflage), was aber regelmäßig erneuert werden muss, kommen verschiedene Bleichmittel, Abschleif- bzw. Schälmethoden (Peeling), auch als Kältetherapie mit verflüssigtem Stickstoff sowie die Lasertherapie in Frage. Mit modernen Laserverfahren kann punktgenau und relativ schonend das dunkel pigmentierte Gewebe zerstört werden – die Regenerationsfunktion der Haut lässt in der Abheilphase danach wieder neues, normal pigmentiertes Gewebe entstehen. Sonneneinstrahlung auf die behandelten Hautareale muss in dieser Zeit strikt vermieden werden.
Aus dem zuvor Gesagten lässt sich zusammenfassen: Durch Vermeidung exzessiver Sonnenexposition, konsequentes Anwenden von Sonnenschutzmitteln mit hohem Lichtschutzfaktor bei Aufenthalt im Freien sowie gesunde Ernährung mit vielen Antioxidantien lässt sich der Alterungseffekt der Haut deutlich vermindern bzw. hinauszögern, wozu auch der Verzicht auf das Rauchen sowie Alkoholabstinenz ihren Beitrag leisten.
Gürtelrose (Herpes zoster)
Um eine Gürtelrose zu bekommen, typischerweise erst im höheren Lebensalter, muss in früheren Jahren bereits eine Infektion mit dem VZV-Virus erfolgt sein. Auch wer sich nicht erinnern kann, als Kind die Windpocken gehabt zu haben, kann das Virus in sich tragen, da es viele Fälle einer unbemerkten Infektion ohne das Erscheinen der typischen roten Pusteln gibt. Hierzulande wird davon ausgegangen, dass weit über 90 Prozent aller Menschen Virusträger sind. Bei etwa 30 Prozent dieser Menschen kommt es, meist jenseits des 50. Lebensjahres, zu einer Reaktivierung der Viren, die zuvor jahrzehntelang inaktiv (latent) in den Nervenwurzeln des Rückenmarks oder des Gehirns überlebt haben und sich im Falle einer Reaktivierung über die Nervenbahnen ausbreiten. Hier erklärt sich auch die Bezeichnung Gürtelrose, denn im häufigsten Fall beginnt der rötliche Hautausschlag im Bereich der Wirbelsäule und zieht sich dann streifenförmig entlang der infizierten Nervenbahn(en) um den Körper herum. Es ist bisher nicht genau geklärt, durch welche Umstände eine solche Reaktivierung der Viren letztlich ausgelöst wird. Auffällig ist lediglich die Häufung der Fälle im höheren Lebensalter, wenn das körpereigene Immunsystem nicht mehr so leistungsfähig ist, sowie das gehäufte Auftreten bei Personen, deren Immunabwehr durch eine andere bestehende Erkrankung (HIV-Infektion, Krebs) oder durch die notwendige Einnahme von Immunsuppressiva, etwa nach Organtransplantationen oder bei vielen Erkrankungen des rheumatischen Komplexes, geschwächt ist. Schließlich seien als auslösende Faktoren noch die „üblichen Verdächtigen“ Stress, Traumata und erbliche Veranlagung genannt.
Eine für die Betroffenen besonders fatale Form der Erkrankung ist eine Gürtelrose im Gesichtsbereich, wenn sich die Viren aus Nervenwurzeln des Gehirns ausbreiten und etwa der große Gesichtsnerv (Trigenimus) betroffen ist. Nicht nur, dass das halbe Gesicht und das betreffende Auge zuschwellen, auch die Schmerzen, die die entzündeten Nervenbahnen verursachen können so stechend unerträglich sein, das an Suizid gedacht wird, zumal die gängigen Schmerzmittel bei dieser Art Schmerz nur unzureichend wirken. Zudem besteht die Gefahr von Komplikationen wie bleibenden Nervschädigungen mit Missempfindungen oder Lähmungen, bei Befall des Auges kann durch Hornhautvernarbung auch eine Beeinträchtigung des Sehvermögens bis hin zur völligen Erblindung auftreten.
Der behandelnde Arzt kann die Erkrankung meist schon durch ihr Erscheinungsbild sicher diagnostizieren, bei unklaren Fällen erfolgt zusätzlich eine Blutuntersuchung, wobei sich typische Antikörper nachweisen lassen. Je früher mit der medikamentösen Behandlung der Gürtelrose begonnen wird, desto milder sowie komplikations- und schmerzärmer wird ihr Verlauf sein. Er wird ein passendes Virostatikum verordnen, welches die weitere Ausbreitung der Viren hemmt sowie spezielle Schmerzmittel sowie kühlende Gels oder Puder zur Pflege der entzündeten Hautbereiche. Am besten bleibt man ein paar Tage ruhig und Stress vermeidend zuhause, bis die Beschwerden abklingen. Je nach Schwere ist die Erkrankung nach zwei bis vier Wochen ausgeheilt. In manchen Fällen können die begleitenden Nervenschmerzen als sog. Post.Zoster-Neuralgie noch Monate bis Jahre weiter bestehen, was eine speziell angepasste Schmerztherapie notwendig macht.
Haarausfall (Effluvium capillorum)
Der Mensch trägt normalerweise um die 100.000 Kopfhaare mit sich herum, die genaue Anzahl kann je nach Herkunft, Haarfarbe und -Dicke zwischen 90.000 (rötlich, dick) und 150.000 (blond, fein) Haaren schwanken. Da der Haarwuchs in einem fortwährenden Erneuerungsprozess steht (ein Kopfhaar wird maximal 4-6 Jahre alt) ist es auch völlig normal, dass täglich Haare ausfallen, so wie die aktiven Haarwurzeln ständig wieder neue Haare bilden. Viele wissen auch nicht, dass der sichtbare Teil des Haares lediglich totes Horngewebe ist, der biologisch aktive Prozess des Haarwuchses findet nur in der Haarwurzel statt. In diesem ständigen Werden und Vergehen gilt ein Verlust von bis zu 100 Kopfhaaren täglich als normal, manche Quellen nennen auch größere Zahlen. Wann man im individuellen Fall von erhöhtem Haarausfall sprechen kann, hängt davon ab, wie aktiv der Erneuerungsprozess läuft. So kann jemand ständig viele Haare verlieren und trotzdem volles Kopfhaar haben, während ein Anderer nur ganz wenige Haare im Kamm findet und dennoch ein Haarverlust am Kopf sichtbar ist, einfach deshalb, weil die Neubildung stark reduziert ist.
Der sehr allgemeine Begriff des Haarausfalls ist wenig geeignet, die Ursache(n) in jedem individuellen Fall einzugrenzen, denn es gibt eine Fülle von möglichen Gründen für zeitweiligen, permanenten, regional begrenzten oder diffus verteilten Verlust der Kopfbehaarung. Da bisher längst nicht alle Ursachen und Wirkmechanismen genau bekannt sind -hinzu kommt oft irrationales, ja panisches Verhalten der Betroffenen- wuchert hier ein ganzer Wirtschaftszweig an wundersamen Heilmethoden und Mittelchen: Medikamente, Kosmetika, Geräte, Heiler etc. Leider sind die allermeisten Mittel und Methoden nach wissenschaftlichen Kriterien absolut wirkungslos, wie u.a. Stiftung Warentest in mehreren Untersuchungen feststellte. Wenn Einzelne von phantastischen Heilerfolgen berichten, wird deren positives Denken dazu maßgeblich beigetragen haben.
Das bisher Gesagte soll aber keinesfalls den Anschein erwecken, dass man gegen Haarausfall generell nichts machen könne. Dem ist natürlich nicht so. Der richtige Ansprechpartner ist der Facharzt für Dermatologie, denn die Körperbehaarung fällt in dieses medizinische Aufgabenfeld. Die Kunst des Mediziners besteht nun darin, durch Befragung zu Vorgeschichte und Lebensgewohnheiten des Patienten sowie durch verschiedene Blut- und ggfs. genetische Untersuchungen die Fülle an möglichen Ursachen für den Haarverlust einzugrenzen: Liegt eine Grunderkrankung (z.B. Stoffwechsel- oder Hormonstörung, Diabetes, Morbus Crohn etc.) vor, wie ist die familiäre Disposition, welche Medikamente werden gerade eingenommen, bestehen Mangelerscheinungen? Auch das Geschlecht und Alter spielt eine maßgebliche Rolle, denn die Formen und Ursachen des Haarausfalls bei Frauen und Männern können völlig verschieden sein. Erst wenn die Ursachenvielfalt und Art des Haarausfalls klar eingegrenzt sind, kann mit exakt auf diesen Fall abgestimmten Medikamenten und unterstützenden Maßnahmen versucht werden, dem Haarverlust entgegen zu wirken. Die angesprochene Vielfalt an möglichen Ursachen und daran orientierten Behandlungswegen macht es uns im Rahmen dieser Kurzvorstellung des Krankheitsbildes unmöglich, sie alle detailliert aufzulisten und zu erläutern. Daher hier nochmals unsere Empfehlung: Wenn Sie der Meinung sind, übermäßig viel Haupthaar zu verlieren, machen Sie sich nicht verrückt, sondern suchen Sie den vertrauensvollen Dialog mit dem Facharzt. Viele Dermatologen und Kliniken bieten als Interessenschwerpunkt explizit eine Haarsprechstunde an.
Herpes
Die Viren sind persistent, d.h., sie verbleiben lebenslang im Körper. Ihr Erbgut (DNA) nistet sich im Zellkern von Nervenknoten ein, wo es für das menschliche Immunsystem unentdeckt bleibt. Verschiedene Faktoren, die zu einer Schwächung des Immunsystems führen, begünstigen auch eine erneute Aktivierung der Virus-DNA. Es werden dann zahlreiche neue Viren gebildet, die das typische Krankheitsbild der kleinen, juckenden oder brennenden Hautbläschen erzeugen, welche nach einigen Tagen aufbrechen, verschorfen und schließlich abheilen. Der Mediziner unterscheidet verschiedene Formen einer Herpes-Erkrankung nach der Körperregion, in der sich die Symptome manifestieren: Am häufigsten und bekanntesten sind Lippenherpes (Herpes labialis), also Bläschen im Mundbereich, sowie Herpes genitalis in der Haut der primären Geschlechtsorgane von Mann und Frau. Typischerweise verursacht das Virus HSV-1 Lippenherpes und HSV-2 Genitalherpes, es kann aber auch, seltener, genau umgekehrt sein. Am äußeren Erscheinungsbild ist eine Unterscheidung zwischen einer durch Typ 1 oder 2 verursachten Erkrankung nicht möglich, wohl aber durch Nachweis spezifischer Antikörper im Labor.
Ein akuter Ausbruch der Herpes-Infektion zeigt sich zunächst durch gespannte, juckende bis schmerzende Haut im Mund- bzw. Genitalbereich. Kurze Zeit später entstehen die typischen kleinen, mit virenhaltiger Flüssigkeit gefüllten Bläschen, die sich etwas vergrößern, aufbrechen und eitrig verschorfen. Derartige Krankheitsschübe können in jedem Lebensalter immer wieder auftreten, meistens dann, wenn das Immunsystem durch andere Krankheiten oder äußere Reize geschwächt oder irritiert ist, so etwa bei fiebrigen Erkrankungen, Tumoren, Hormonschwankungen, Verletzungen, Unterdrückung des Immunsystems durch Medikamente oder auch bei einem einfachen Sonnenbrand. Eine Herpesinfektion kann kompliziert bis lebensbedrohlich werden, wenn sie auf andere Organe übergreift (generalisierte Infektion). So kann ein Befall des Auges zu schweren Beeinträchtigungen der Sehfähigkeit führen; auch eine Gehirnentzündung (Enzephalitis) kann durch Herpesviren ausgelöst werden.
Da eine ursächliche Behandlung der Herpesinfektion nicht möglich ist, zielt jede Therapie darauf ab, die aufgetretenen Beschwerden zu lindern und den Heilungsverlauf zu beschleunigen (symptomatische Therapie). Eine lokal begrenzte Herpesinfektion wird üblicherweise durch das Auftragen einer Salbe mit einem die weitere Ausbreitung der Viren hemmenden Wirkstoff (Aciclovir oder Famciclovir, sog. Virostatika) behandelt. Als natürliche Alternative kann auch Zinksalbe oder eine Salbe mit Extrakt aus Melissenblättern angewendet werden. Wichtig ist hierbei zweierlei: Erstens soll das Auftragen der Salbe so frühzeitig wie möglich, schon beim ersten juckenden Spannungsgefühl, erfolgen, dadurch wird der Lebenszyklus der entstehenden Bläschen verkürzt, diese trocknen dann schon während ihrer Wachstumsphase ein. Zweitens ist peinlich darauf zu achten, nach dem Auftrag bzw. dem Berühren der infizierten Bereiche die Hände gründlich zu säubern, um die Infektion nicht in andere Körperregionen zu tragen. Bei schweren Verlaufsformen wird der behandelnde Arzt ein Virostatikum zur Einnahme verordnen oder per Injektion verabreichen. Wenn sich entzündete Bereiche zusätzlich bakteriell infizieren (sog. Superinfektion) muss diese mit passenden Antibiotika behandelt werden.
Generell sollte man versuchen, erneuten Herpes-Ausbrüchen durch eine gesunde, Stress vermeidende Lebensweise mit ausreichend Schlaf vorzubeugen. Auch das Auftragen eines wirksamen Sonnenschutzmittels (Schutz vor dem Anteil ultravioletter Strahlung im Sonnenlicht) im Gesichtsbereich hilft, einen Ausbruch von Lippenherpes zu vermeiden.
Pocken
Die Erkrankung beginnt durchschnittlich zwei Wochen nach der Infektion mit grippeähnlichen Symptomen wie Fieber, Rücken- und Gliederschmerzen sowie einer Entzündung der Atemwege. Diese Symptome halten zwischen zwei und fünf Tagen an, es zeigt sich auch ein erster Hautausschlag mit kleinen roten Punkten, beginnend auf der Zunge und im Rachenbereich. Nach einem kurzen Fieberabfall zeigen sich dann an Kopf, Armen und Beinen, weniger stark am Rumpf, schnell die typischen Hautveränderungen in Form größer werdender Erhebungen (Papeln), die sich mit virushaltiger Flüssigkeit füllen. Gleichzeitig tritt hohes Fieber mit Verwirrtheitszuständen auf. Bei der schweren Verlaufsform (schwarze Pocken) kommt es zu großflächigen Einblutungen in die Haut sowie zu Blutungen von Schleimhäuten und inneren Organen, was tödlich enden kann: Die Sterblichkeitsrate bei schwerem Verlauf liegt bzw, lag bei etwa 30 Prozent. Die flüssigkeitsgefüllten Papeln verändern sich bald zu Eiterbläschen (Pusteln), die wiederum nach einigen Tagen eintrocknen (verschorfen) und schließlich abfallen, was mit starkem Juckreiz verbunden ist. Oft bleiben vernarbte Hautpartien (sog. Pockennarben) zurück. Eine weniger schwer verlaufende Form der Erkrankung, die sog. weißen Pocken (Variola minor) zeigt einen nicht ganz so massiven Hautbefall.
Pockenviren sind größer als die meisten anderen Virenstämme und lassen sich im Labor relativ leicht diagnostizieren, indem eine aus Papeln oder Pusteln entnommene Probe mikroskopisch betrachtet wird. Der Arzt kann die Diagnose aber schon aufgrund der eindeutigen Symptomatik (Hautveränderungen, hohes Fieber) stellen. Eine ursächliche Therapie (Bekämpfung des Pockenvirus im menschlichen Körper) ist nicht möglich: Antibiotika wirken bekanntermaßen gegen Bakterienstämme, nicht aber gegen Viren. Aus der Gruppe virenhemmender Medikamente (Virostatika) ist nach Kenntnis der Redaktion bislang kein Präparat auf seine Wirkung gegen Pockenviren getestet worden, einfach deshalb, weil kein aktueller Bedarf besteht. Die Behandlung von Pockenkranken besteht bzw. bestand daher neben der sorgfältigen Isolation des Krankenzimmers (Quarantäne) wegen der hohen Verbreitungs- bzw. Ansteckungsgefahr vor allem in symptomlindernden Maßnahmen wie Bettruhe, fiebersenkenden Medikamenten, reichlicher Flüssigkeitszufuhr und kräftigender Ernährung. Nach Ausheilung der Pockenerkrankung bleiben bei vielen Betroffenen deutliche Narben zurück; durch Komplikationen sind auch Hirnschädigungen und Erblindung möglich.
Rosazea / Rosacea
Die Ursache(n) für das Entstehen der Erkrankung sind bisher nur unzureichend geklärt. Diskutiert werden eine genetische Veranlagung, Störungen in der Regulation der Blutversorgung im Gesichtsbereich, eine nervlich (neurogen) bedingte Entzündungsneigung sowie Beteiligung von Haarbalgmilben. Des weiteren wird ein Zusammenhang mit der Zusammensetzung des Hautfetts (Talg) sowie mit Störungen im Magen-Darm-Bereich vermutet. Es scheint so zu sein, dass psychische Faktoren (Stress, Ärger, Trauer) akute Schübe auslösen bzw. verstärken können, genau wie lange Sonnen-, Hitze- oder Kälteeinwirkung, scharfe Speisen sowie der Konsum von Kaffee, Schwarztee oder Alkoholika (gefäßerweiternde Wirkung).
Die Rosazea-Erkrankung ist nicht ursächlich heilbar, lässt sich aber gut behandeln. Der wohl wichtigste Faktor für eine erfolgreiche Therapie besteht darin, dass der Facharzt für Dermatologie die richtige Diagnose stellt, was wegen der Ähnlichkeit der Symptome zu anderen Hauterkrankungen (seborrhoisches Ekzem, Akne, Mundrose, auch Schuppenflechte) häufig nicht einfach ist, da auch Mischformen mehrerer Erkrankungen vorkommen. Manchmal muss eine kleine Hautprobe genommen werden (Biopsie), die dann feingeweblich untersucht wird.
Der nächste Schritt ist das Identifizieren und künftige konsequente Meiden von individuell krankheitsverstärkend wirkenden Stoffen, Situationen und Speisen. Zur täglichen Gesichtsreinigung und -Pflege sollten nur milde, hautschonende Mittel verwendet werden, hier ist eine persönliche Beratung hilfreich. Leichtere Verläufe lassen sich lokal mit antibiotikahaltigen und entzündungshemmenden Cremes behandeln, nicht jedoch mit Kortisonpräparaten, da diese hier symptomverstärkend wirken. Bei Bedarf können die Medikamente auch eingenommen werden. Der behandelnde Arzt muss entscheiden, welche Kombination von Präparaten und Wirkstoffen im Einzelfall angezeigt ist.
Die unschönen Äderchen, Unebenheiten und Gewebswucherungen können chirurgisch oder mittels Lasertherapie beseitigt oder gemildert werden, dies erfolgt zumeist schrittweise, also in mehreren Sitzungen. Auch hier kann beim Facharzt geklärt werden, was machbar ist.
Sonnenbrand (Dermatitis solaris)
Ursache eines Sonnenbrandes ist also eine zu lange Einwirkung der UV-Strahlung im Sonnenlicht auf die menschliche Haut. Was aber heißt nun konkret „zu lange“? Hier lässt sich keine allgemein gültige Aussage machen, da jeder Mensch eine unterschiedlich empfindliche Hautoberfläche (Hauttyp) hat. Hellhäutige Menschen sind grundsätzlich stärker gefährdet als dunklere, stärker pigmentierte Hauttypen. Aber auch die körpereigene Schutzfunktion der Haut vor UV-Licht verstärkt sich bei Hautpartien, die öfter und länger dem Sonnenlicht ausgesetzt sind, durch verstärkte Pigmentbildung (sog. Lichtschwiele). Man kennt den Effekt aus dem Urlaub: Wer seine Haut schon einige Wochen an das Sonnenlicht gewöhnt hat, zeigt eine dunklere Pigmentierung (Bräunung) und bekommt nicht mehr so schnell einen Sonnenbrand. Umgekehrt bedeutet dies: Besonders gefährdet sind Hautpartien, die im Alltag üblicherweise nicht dem Sonnenlicht ausgesetzt sind. Wer also in den ersten Urlaubstagen meint, durch stundenlanges „Grillen“ schnell braun werden zu müssen, handelt absolut unverantwortlich. Gerade zu Beginn der sonnigen Tage müssen exponierte Hautpartien durch wiederholtes Auftragen geeigneter Sonnenschutzmittel mit hohem Lichtschutzfaktor vor der UV-Strahlung geschützt werden. Aufenthalt in reflektierender Umgebung (am hellen Strand, auf dem Wasser, im Gebirgsschnee) verstärkt die Sonnenbrandgefahr; zusätzlich schädigt die UV-Strahlung auch das Auge, weshalb eine Sonnenbrille mit UV-Filter hier nicht nur ein modisches Accessoire ist, sondern ein unentbehrlicher Gesundheitsschutz.
Hat man doch zuviel Sonne abbekommen, zeigen die betroffenen Hautpartien eine leichte bis heftige Rötung mit Wärmegefühl und Brennen, in schweren Fällen mit Blasenbildung und Schmerzen, die bei Berührung und Druck, etwa beim Liegen, unerträglich sein können. Treten zusätzlich Kopfschmerzen mit Übelkeit Erbrechen, Schwindel, Schüttelfrost und / oder Kreislaufbeschwerden auf, ist ärztliche Hilfe erforderlich, da diese Symptome auf eine u.U. lebensbedrohliche Überhitzung des Körpers (Hitzschlag, Sonnenstich) hindeuten.
Die Behandlung der sonnengeschädigten Hautpartien ist wiederum abhängig vom Schweregrad des Sonnenbrandes. Generell gilt: Weitere Sonneneinstrahlung ist absolut zu vermeiden! In leichteren Fällen helfen kühlende Cremes oder Gel sowie feuchte Umschläge. Hier sollte man indes nicht „irgendetwas“ draufschmieren, sondern sich in der Apotheke beraten lassen, welche Präparate für die individuell vorliegenden Verbrennungen am besten geeignet sind. Leichtere Schmerzmittel, die zudem einen entzündungshemmenden Effekt haben (ASS, Paracetamol) können bei Bedarf zusätzlich eingenommen werden. Wichtig ist zudem eine reichliche Flüssigkeitszufuhr, also viel trinken, am besten Mineralwasser bzw. Saftschorlen. Wenn nach einigen Tagen die Entzündung (Rötung) der Hautpartien nachlässt, schält sich die abgestoßene oberste Zellschicht oft schuppig ab. Jetzt sollte man die Regeration der Haut mit einer rückfettenden Creme / Lotion unterstützen. Schwere Verbrennungen mit Blasenbildung sollte man einem Arzt zeigen, der ggfs. ein Kortisonpräparat zur Entzündungshemmung verordnet und die geschädigten Hautpartien mit passenden Verbänden versorgt.
Ein leichter Sonnenbrand ist nach wenigen Tagen, eine schwere Verbrennung nach etwa zwei Wochen ausgeheilt. Es können Pigmentveränderungen (hellere bzw. dunklere Stellen) in den betroffenen Hautpartien zurückbleiben. Jeder Sonnenbrand erhöht zudem das Risiko für die spätere Entstehung von Hautkrebs. Auch deshalb ist die regelmäßige vorbeugende Sichtkontrolle der gesamten Hautoberfläche beim Facharzt (Dermatologe) so immens wichtig.