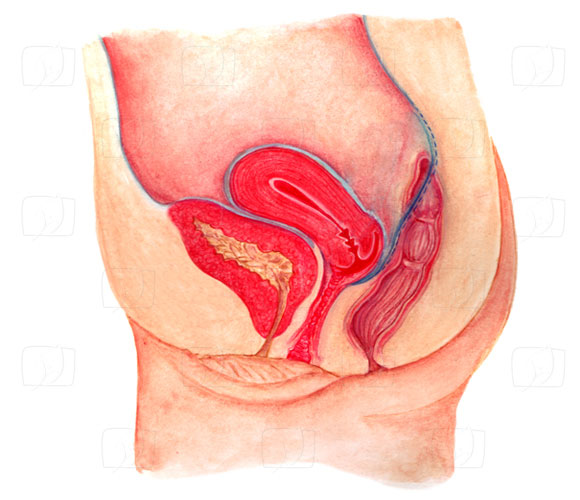
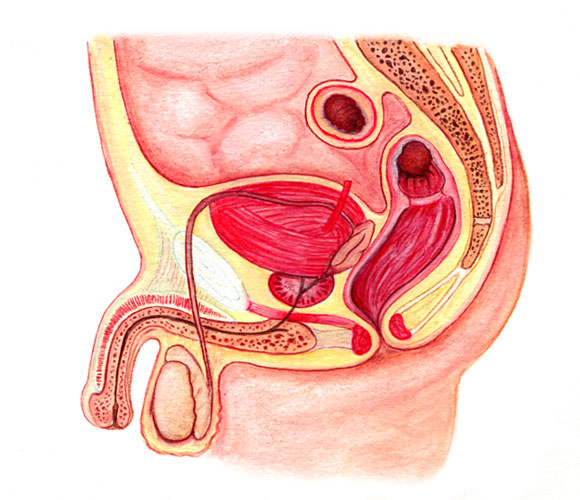
Die inneren Geschlechtsorgane -dies sind Hoden, Nebenhoden und die Prostata samt Nebendrüsen beim Mann sowie Eierstöcke, Eileiter und Gebärmutter bei der Frau- dienen zur Produktion und zum Transport von Samen- bzw. Eizellen, Hilfsstoffen und Hormonen sowie der Einnistung einer befruchteten Eizelle. Sie werden entsprechend auch Reproduktionsorgane genannt.
Die weiblichen und männlichen Geschlechtsorgane (Organa genitalia) des Menschen, auch als primäre Geschlechtsmerkmale bezeichnet, haben die Funktion, die unmittelbare Fortpflanzung zu ermöglichen. Hierbei wird zwischen äußeren und inneren Geschlechtsorganen unterschieden. Entsprechend werden die äußeren Geschlechtsorgane von Mann und Frau (Penis und Vagina) auch als Sexual- oder Begattungsorgane bezeichnet.
Brustkrebs (Mammakarzinom)
Von Brustkrebs spricht der Mediziner bei bösartigen Veränderungen des Brust(Drüsen)gewebes. Brustkrebs ist hierzulande die häufigste Krebserkrankung der Frau (mit etwa 60.000 registrierten Neuerkrankungen jährlich) und die häufigste Todesursache bei Frauen zwischen dem 30. und 60. Lebensjahr. Doch auch Männer können an Brustkrebs erkranken, was jedoch in der Praxis viel seltener vorkommt: Nur etwa eine von hundert Brustkrebserkrankungen betrifft einen Mann, meist erst im höheren Lebensalter.
Die Gesamt-Sterblichkeitsrate (Letalität) für alle Brustkrebsvarianten liegt gegenwärtig im Durchschnitt bei etwa 35 Prozent. Diese Zahl mag einerseits ermutigend erscheinen, da sie scheinbar aussagt, dass mittlerweile zwei Drittel aller Brustkrebspatienten die Erkrankung langjährig überleben; andererseits sagt dieser statistische Wert leider überhaupt nichts über die Prognose für jeden Einzelfall aus, und jede Krebserkrankung ist einzigartig, wenn man die Fülle an möglichen Varianten (Tumorformen, Entdeckungsstadien, individuelle körperlich-seelische Verfassung, Therapiemöglichkeiten und Kombinationen) betrachtet. Das auch nur ansatzweise ausführliche Darstellen dieser Formen- und Behandlungsvielfalt bei Brustkrebs würde den Rahmen dieser Kurzübersicht bei weitem sprengen. Daher ist die vertrauliche Erörterung jedes Einzelfalls mit einem (auch mehreren) Fachmedizinern der beste Weg, zu einer realistischen individuellen Prognose zu kommen.
Die genauen Vorgänge, die letztlich dazu führen, dass das Drüsengewebe der Brust entartet, sind noch nicht exakt bestimmt. Es sind mittlerweile aber einige Risikofaktoren für die Entstehung von Brustkrebs bekannt: Neben -wie immer- Alkohol- und Tabakkonsum sowie Übergewicht scheinen ein früher Beginn der Regelblutungen sowie ein später Beginn der Wechseljahre ein erhöhtes Brustkrebsrisiko darzustellen. Des Weiteren nennt die Fachliteratur eine späte erste Schwangerschaft (als „spät“ wird hier ein Zeitpunkt jenseits des 30. Lebensjahres definiert) oder gänzliche Kinderlosigkeit als begünstigende Faktoren, ebenso wie eine dauerhaft fettreiche Ernährung und eine Einnahme von Präparaten mit weiblichen Hormonen über einen längeren Zeitraum. Auch eine prinzipiell gutartige Verdichtung des Brustdrüsengewebes (Mastopathie) birgt ein höheres Risiko für das Entstehen von Brustkrebs. Etwa fünf Prozent aller Brustkrebserkrankungen sind erblich (genetisch) bedingt. Wenn es in der Familiengeschichte bereits Fälle von Brust- oder Eierstockkrebs gegeben hat bzw. gibt, kann es sinnvoll sein, sich auf entsprechende Erbgutveränderungen (BRCA-1 und BRCA-2) testen zu lassen. Bitte mit dem Arzt Ihres Vertrauens besprechen.
Da Brustkrebs im frühen Stadium meist keine Schmerzen oder andere körperliche Beschwerden verursacht, kommt der Erkennung von Auffälligkeiten durch regelmäßige gründliche Selbstuntersuchung der Brust so große Bedeutung zu. Etwa 80 Prozent aller Brustkrebserkrankungen werden hierzulande von den Patientinnen durch Abtasten, Erkennen und Benennen von Anomalien selbst entdeckt. Im Internet finden sich zahlreiche bebilderte Anleitungen zur richtigen Vorgehensweise, auch der Facharzt zeigt gern, wie man die Selbstuntersuchung durchführt – am besten jeden Monat zur selben Zeit. Das Spektrum der ärztlichen Untersuchungen reicht von der Röntgen- und Ultraschalluntersuchung der Brust sowie der benachbarten Lymphknoten im Bereich des Schlüsselbeins und der Achselhöhlen (Mammografie, Sonografie) über Gewebeentnahmen (Biopsie) bis zur Magnetresonanztomografie (MRT). Die labortechnisch analysierten Gewebeproben geben nicht nur Aufschluss darüber, ob tatsächlich entartetes Gewebewachstum vorliegt, sondern auch, um welche genaue Art von Brustkrebs es sich handelt und ob bzw. wie weit der Brusttumor bereits in andere Körperregionen gestreut hat (Metastasierung), denn exakt danach richtet sich auch die Kombination und Reihenfolge der möglichen Therapien. Die Behandlung besteht standardmäßig aus den Komponenten Operation, Bestrahlung, Hormon- und Chemotherapie – die Art, Reihenfolge und Intensität sowie der nachhaltige Erfolg der Therapiekombination sind jedoch absolut vom individuellen Fall abhängig. Relativ neu ist die medikamentöse Immuntherapie, bei der synthetisch hergestellte Abwehrstoffe des Immunsystems eingesetzt werden, um bestimmte Formen von Tumorzellen gezielt anzugreifen. Die operative Totalentfernung der Brust ist heute nur noch selten erforderlich; operationsbedingte Deformierungen lassen sich mittels plastisch-ästhetischer Chirurgie beheben.
Wichtig ist die gewissenhafte Nachsorge mit zunächst quartalsmäßigen, späten halbjährlichen Untersuchungen, um einem Wiederauftreten des Brustkrebses (Rezidivbildung) bestmöglich vorzubeugen. Zur Wiederherstellung des körperlichen Wohlbefindens, seelischen Gleichgewichts sowie der vollen Belastbarkeit nach einer derart schweren Erkrankung gehört natürlich auch das ganze Programm der Anschlussheilbehandlungen (heute: Reha, früher: Kur). Vieles davon zählt nach wie vor auch zum Leistungskatalog der gesetzlichen Krankenkassen (GKV). Fragen Sie hartnäckig nach.
Hodenkrebs (Hodenkarzinom)
Hierbei handelt es sich um malignes (bösartiges) Zellwachstum in einem (nur ganz selten in beiden) Hoden des Mannes. Zwar gilt Hodenkrebs hierzulande als seltene Krebserkrankung; es werden jedes Jahr etwa 4.000 Fälle neu registriert. Dennoch ist Hodenkrebs bei jungen Männern zwischen 15 und 40 Jahren die häufigste Krebsform. Ein erstmaliges Auftreten nach dem 40. Lebensjahr ist untypisch und selten. Die allermeisten Hodentumore entstehen aus Keimzellgewebe (denn die Hauptaufgabe der Hoden ist ja die Produktion von Samenzellen, den männlichen Spermien). Der Mediziner unterscheidet beim Hodenkrebs, ob das entartete Gewebe seinen Ursprung allein in den Keimzellen hat (Seminom) oder ob ein Mischtumor verschiedener Gewebearten vorliegt (Nichtseminom). Dies ist von Bedeutung, da sich die Therapiewege für beide Tumorformen unterscheiden.
Warum genau es zur Entartung des Hodengewebes kommt, ist, wie bei den meisten Krebsformen, noch unklar. Es gilt jedoch als gesichert, dass der so genannte Hodenhochstand (Maldescensus testis) ein Risikofaktor für die Entstehung von Hodenkrebs ist; bei dieser pränatalen Fehlbildung ist entweder ein Hoden nicht in den sich ausbildenden Hodensack eingewandert sondern in der Leistengegend verblieben, oder ein Hoden wandert je nach Körperhaltung / Belastung zwischen der Normallage und der Leistenlage hin und her (Pendelhoden). Neben dem Hodenhochstand scheint es auch ein genetisch bedingtes Risiko zu geben, da vielfach über eine familiäre Häufung von Hodenkrebserkrankungen berichtet wird.
Eine auffällige Veränderung der Hoden lässt sich meist schon im Frühstadium durch Abtasten selbst entdecken. Gut geeignet hierfür sind stressfreie Situationen in körperwarmer Umgebung, wenn die wärmeregulierende Muskulatur des Hodensacks vollkommen entspannt ist, also etwa während oder nach einem Wannenbad, nicht aber nach kalter Dusche. Normalerweise hat man(n) ein gutes Gefühl dafür, wie die gesunden Hoden beschaffen sind und sich anfühlen. Wenn Sie jedoch eine ungewohnte Vergrößerung bzw. Verhärtung sehen und ertasten können oder der leichte Druck Missempfindungen (Ziehen, leichter Druckschmerz) verursacht, sollten Sie Ihre Beobachtung beim Facharzt für Urologie (der manchmal auch schon die inoffizielle Zusatzbezeichnung „Männerarzt“ führt, um auf seinen Arbeitsschwerpunkt männerspezifischer Erkrankungen hinzuweisen) abklären lassen. Der Arzt tastet den verdächtigen Bereich ab, durchleuchtet den Hodensack mit einer speziellen Lampe (Diaphanoskopie) und führt eine Ultraschalluntersuchung (Sonografie) durch. Erhärtet sich hier der Verdacht, dass eine bösartige Wucherung vorliegt, wird eine Gewebeprobe aus dem Hoden entnommen (Biopsie), Mit der mikrobiologischen Untersuchung dieser Probe lässt sich sicher bestimmen, ob und welche Art eines Hodentumors vorliegt. Bei bestätigtem Verdacht erfolgen auch noch Blutuntersuchungen auf das Vorhandensein spezieller Eiweiße (sog. Tumormarker), die auf mögliche Tochtergeschwülste (Metastasen) in entfernten Körperregionen hinweisen. Zeigen sich Tumormarker, schließt sich das große bildgebende Untersuchungsprogramm für den ganzen Körper (Röntgen, CT, MRT etc.) an.
Die Therapie richtet sich individuell nach Art und Stadium des Hodenkrebses. Wenn wir den günstigsten Fall betrachten, ist der Tumor allein auf den Hoden beschränkt, hat noch nicht ins Lymphsystem gestreut und keine entfernten Organe oder Knochen besiedelt. In aller Regel wird der behandelnde Arzt zur operativen Entfernung des betroffenen Hodens samt Nebenhoden und Samenstrang raten. Dabei bleibt die Zeugungsfähigkeit i.d.R. erhalten, da der zweite Hoden die Funktionen übernimmt. Bei der OP wird auch aus dem zweiten Hoden eine Gewebeprobe entnommen, um einen (seltenen) beidseitigen Befall auszuschließen.
Die weitere Behandlung nach der OP hängt wiederum vom individuellen Fall ab: Wurde ein Hodentumor im Frühstadium entfernt, reichen oft regelmäßige Nachkontrollen in kurzen Zeitabständen aus, um eine eventuelle Neubildung (Rezidiv) zu entdecken. Bei Ausbreitung in die Lymphgefäße erfolgt zusätzlich eine Bestrahlung der relevanten Lymphbahnen und Lymphknoten, um die entarteten Zellen zu zerstören und so die weitere Ausbreitung zu stoppen. Bei Mischtumoren (Nichtseminomen), die nicht so sensibel auf eine Strahlentherapie reagieren, kommt schubweise eine abgestimmte Chemotherapie zur Anwendung, wobei mit den bekannten Nebenwirkungen (temporärer Haarverlust, Übelkeit, Störungen des Blutbildes und der Nierenfunktion etc.) zu rechnen ist. Hier hat es allerdings in den letzten Jahren deutliche Fortschritte gegeben, so dass die Begleitsymptomatik bei richtiger Zusammenstellung nicht mehr so schwerwiegend ist wie früher.
Verglichen mit anderen Krebsformen weist Hodenkrebs eine insgesamt günstige Prognose auf, bei im Frühstadium entfernten Tumoren liegt die Heilungsrate bei über 95 Prozent. Doch auch spätere Stadien mit Befall des Lymphsystems zeigen im Vergleich einen eher günstigen Verlauf. Bezüglich der Zeugungsfähigkeit und eines Kinderwunsches sollte vor der OP mit dem behandelnden Arzt besprochen werden, ob eine Entnahme und Einlagerung von Sperma sinnvoll ist, um, falls nach Abschluss der gesamten Therapie doch eine Unfruchtbarkeit eintritt, durch eine künstliche Befruchtung Kinder bekommen zu können.
Klimakterium (Wechseljahre)
Dieser Begriff bezeichnet keine Krankheit im medizinischen Sinne, sondern einen normalen Abschnitt im Leben jeder Frau: Die Übergangsphase von der vollen Geschlechtsreife zur Lebensphase des Alters, dem so genannten Senium. Die Dauer der Umstellungsphase, ihr Beginn und ihr Ende, kann im Einzelfall stark variieren. In der Fachliteratur wird eine mögliche Zeitspanne zwischen dem 40. und dem 70. Lebensjahr genannt. In den westlichen Industrienationen beginnt die Zeit des Klimakteriums meist um das 50. Lebensjahr herum und ist mit Ende 50 abgeschlossen.
Was passiert in dieser Phase? Hauptsächlich eine Umstellung im weiblichen Hormonhaushalt, genauer: Eine Verminderung der Produktion weiblicher Geschlechtshormone, der Östrogene, die wiederum durch die nachlassende Aktivität der Eierstöcke bedingt ist. Die beiden Eierstöcke haben zu Beginn der geschlechtsreifen Zeit Abertausende Eibläschen (Follikel), hiervon reift jeden Monat eines zu einer reifen Eizelle heran, die dann in den Eileiter abgegeben wird (Eisprung), weitere Follikel sterben bei jedem Eisprung ab. Irgendwann um das 50. Lebensjahr herum sind in den Eierstöcken keine Eibläschen mehr übrig, die zu einer Einzelle heranreifen könnten. Da diese Follikel aber direkt für die Produktion der Östrogene verantwortlich sind, vermindert sich mit der Zahl der Follikel analog dazu auch die Östrogenproduktion. Es kommt dann zur letzten von den Eiproduktion gesteuerten Regelblutung, dieser Zeitpunkt wird als Menopause bezeichnet. Zuvor kommt es häufig zu Schwankungen im Monatszyklus hinsichtlich Zeitpunkt, Dauer und Intensität der Regelblutung, diese kann nochmals stärker oder kontinuierlich schwächer werden. Mit der letzten Blutung ist dann der fruchtbare Lebensabschnitt der Frau vorbei.
Während nun die Östrogenproduktion zum Ende der fruchtbaren Zeit zurückgeht, versucht das Gehirn, diesem offensichtlichen Mangelzustand durch die vermehrte Ausschüttung so genannter Gonadotropine abzuhelfen – Gonadotropine sind ebenfalls Geschlechtshormone, welche die Follikelproduktion stimulieren sollen. Dieses Verschieben der Hormonbalance ist als Hauptgrund für die vielfältigen Beschwerden anzusehen, die mit der Phase des Klimakteriums einher gehen können, aber längst nicht bei jeder Frau auftreten. Hierzulande bilden Frauen im Klimakterium drei etwa gleich große Gruppen: Ein Drittel durchlebt diese Jahre ohne irgendwelche Beschwerden, ein weiteres Drittel hat nur zeitweilige bzw. leichte Wechseljahrssymptome. Das letzte Drittel verspürt so starke, anhaltende Missempfindungen, dass eine ärztliche Behandlung sinnvoll erscheint.
Die typischen Wechseljahrsbeschwerden sind vielfältig und reichen von psychischer Labilität (Ruhelosigkeit, leichte Erregbarkeit) über Herzrasen, Hitzewallungen. Schwindelgefühle und nächtliche Schweißausbrüche bis zu vermindertem Sexualtrieb (Lustlosigkeit) und Energieverlust. Langfristig können auch ein signifikant erhöhter Blutdruck sowie Osteoporose (Brüchigwerden der Knochen) entstehen. Auch werden Haut und Schleimhäute mit der Zeit weniger elastisch.
Wenn die Zeit des Klimakteriums Probleme bereitet, ist der Facharzt / die Fachärztin für Gynäkologie (Frauenheilkunde) der richtige Ansprechpartner. Mit einer Blutuntersuchung kann der aktuelle Hormonspiegel bestimmt werden; zusammen mit der körperlichen Untersuchung und der Angabe zum Zeitpunkt der letzten Regelblutung lässt sich zutreffend sagen, in welcher Phase der Hormonumstellung sich die Patientin gerade befindet.
Starken Wechseljahrsbeschwerden kann durch die Einnahme von Hormonpräparaten entgegen gewirkt werden. Diese lindern zwar viele Symptome gut und dauerhaft, bergen aber auch Risiken wie ein erhöhtes Risiko für einen Herzinfarkt oder die Entstehung von Brustkrebs. In der Fachliteratur wird die Hormontherapie nach wie vor kontrovers diskutiert. Sprechen Sie daher mit dem Arzt Ihres Vertrauens und holen Sie ruhig noch eine Zweitmeinung ein, bevor sie eine derartige Hormontherapie beginnen. Bei bestimmten Vorerkrankungen (Krebs, Bluthochdruck, Allergien u.a.) kommt die Hormontherapie sowieso nicht in Frage. Leichtere Beschwerden lassen sich gut mit pflanzlichen Präparaten, die hormonähnliche Stoffe (so genannte Phytohormone) enthalten, in den Griff bekommen. Auch hier sollten Sie sich nicht einfach das am lautesten beworbene Mittel besorgen, sondern mit Ihrem Arzt abstimmen, welche Medikation im individuellen Fall die richtige ist. Auch mit einer generell gesunden Lebensweise (Stressvermeidung, regelmäßiger und ausreichender Schlaf, vitamin- und mineralstoffreiche Ernährung, Verzicht auf Rauchen und Alkoholmissbrauch) können Sie viel dazu beitragen, dass Sie die Wechseljahre möglichst beschwerdefrei durchleben.
Scheidenentzündung (Vaginitis, Kolpitis)
Unter diesem Begriff fasst man die durch verschiedene Erreger (Bakterien, Viren, Pilze) verursachte Entzündung der Scheide zusammen, die zumeist Folge eines gestörten Gleichgewichts in der Zusammensetzung des Schutzmantels der Scheidenschleimhaut ist. Bei der gesunden, geschlechtsreifen Frau ist die Scheidenschleimhaut ständig von einem natürlichen Bakterienmix (Laktobakterien) besiedelt. Dieses sog. Milieu ist chemisch sauer (pH-Wert ca. 4) und schützt vor dem Eindringen von vielerlei Erregern. Eine Störung der gesunden Bakterienmischung wird als Dysbiose bezeichnet und kann vielerlei Ursachen haben. So kann die Störung durch das Eindringen einer großen Zahl von Erregern (etwa beim Geschlechtsverkehr) direkt verursacht werden und zur Entzündung führen (primäre Vaginitis), oder aber Folge von Medikamenteneinnahme (Antibiotika), mechanischen und chemischen Einflüssen oder verringerter Blutzirkulation im Scheidenbereich (Unterkühlung) sein. Wenn sich hieraus eine entzündliche Infektion entwickelt, spricht man von einer sekundären Vaginitis.
Scheidenentzündungen sind insgesamt die häufigsten Erkrankungen der Geschlechtsorgane bei Frauen. Häufiger als Frauen im gebärfähigen Alter sind noch nicht geschlechtsreife Mädchen sowie ältere Frauen (nach der Menopause) betroffen; der Grund ist die noch nicht bzw. nur noch verminderte Produktion des weiblichen Geschlechtshormons Östrogen, welches am Aufbau des sauren Schutzfilms der Scheidenschleimhaut maßgeblich beteiligt ist.
Typisches Symptom einer akuten entzündlichen Infektion der Scheide ist eine vermehrte Schleimproduktion mit Ausfluss, der je nach Erregertyp unterschiedlich aussehen und (unangenehm) riechen kann. Hinzu kommen Mißempfindungen wie Ziehen, Brennen oder Juckreiz, verstärkt bei mechanischer Reizung. Die Infektion kann vom Inneren der Scheide auf den äußeren Schambereich übergreifen und auch hier zu Brennen und Jucken führen. Komplizierter wird es, wenn die Erreger auf den Gebärmutterhals übergreifen und es so zu einer schmerzhaften Entzündung von Gebärmutter, Eileiter und / oder Eierstöcken kommt.
Da man als Betroffene nicht selbst feststellen kann, um welche Art von Erregern es sich bei der akuten Infektion handelt, sollte man nicht versuchen, mit irgendwelchen gerade vorrätigen Salben eine Besserung zu bewirken; richtig ist vielmehr der Gang zum Facharzt für Gynäkologie. Dort werden bei der Untersuchung des entzündeten Organs Proben (Abstriche) der Schleimhaut von verschiedenen Bereichen entnommen und zur mikrobiologischen Untersuchung ins Labor gesandt. Die ermittelte Art der Erreger gibt oft Aufschluss darüber, wie die Infektion entstehen konnte.
Die Behandlung einer Scheideninfektion richtet sich nach dem im individuellen Fall gefundenen Erregertyp(en) und dem Umfang der Entzündung. So können Präparate zur lokalen Anwendung in der Scheide (als Zäpfchen oder Cremes) ebenso zur Anwendung kommen wie Tabletten und Injektionen. Zunächst geht es darum, mit dem jeweils passenden Antibiotikum bzw. bei Pilzbefall Antimykotikum die Erreger nachhaltig abzutöten. In einem zweiten Schritt muss der Wiederaufbau eines gesunden Scheidenmilieus unterstützt werden. Auch hierfür gibt es spezielle lokal anzuwendende Präparate mit Laktobakterien und Östrogen. Als natürliche Unterstützung können außerdem mit Joghurt getränkte Tampons appliziert werden. Ergibt die mikrobiologische Untersuchung, dass die ursächlichen Erreger mutmaßlich durch Geschlechtsverkehr übertragen wurden, ist es sinnvoll, dass sich der jeweilige Partner ebenfalls untersuchen und behandeln lässt, um eine erneute Infektion zu verhindern. Während der Behandlung sollten mechanische Reize der Scheideninnenwand durch Geschlechtsverkehr, aber auch durch Tampons oder Spülungen, möglichst vermieden werden.
Das richtige Maß an Intimhygiene beugt einer Scheidenentzündung bestmöglich vor. Übermäßiger Chemieeinsatz (Spülungen, Intimsprays etc.) ist hierbei nicht vonnöten, da die natürliche Schutzfunktion der Scheidenschleimhaut an sich schon eine wirksame Barriere gegen das Eindringen von Krankheitserregern darstellt. Man sollte allerdings nicht so banale Dinge wie die Handhabung des Toilettenpapiers falsch machen, also den Intimbereich stets nur von vorn nach hinten reinigen. Beim Geschlechtsverkehr ist die Verwendung von Kondomen absolut zu empfehlen, besonders bei neuen oder häufig wechselnden Sexpartnern.